Общее описание
Поджелудочная железа — орган пищеварительной системы, который может выполнять и эндокринную, и экзокринную функцию. В первом случае она производит инсулин, который регулирует уровень сахара в крови. Во втором производит ферменты, которые необходимы для переваривания белков и жиров. Если в тканях железы развивается воспалительный процесс, возникает болезнь, которая называется панкреатит.
Статистические данные
По статистике, заболеваемость панкреатитом все еще остается высокой — в мире ежегодно фиксируется от 200 до 800 миллионов случаев этой болезни. Средний возраст заболевших — от 39 до 69 лет, при этом до 50 он чаще диагностируется у мужчин, а после 50 — у женщин. В МКБ он относится к группе болезней органов пищеварения и имеет код в 10 пересмотре K85, в 11 — DC31.
Причины
Острый приступ панкреатита поджелудочной железы может развиться под воздействием различных факторов, основными из которых считаются следующие:
|
Причина |
Описание |
|
Инфекции |
Патогенные микроорганизмы — одна из самых распространенных причин, вызывающих воспаление поджелудочной. К болезням, которые могут вызвать такое осложнение, относят паротит, микоплазмоз, болезнь Коксаки и многие другие. |
|
Травмы |
Любые удары и сдавливания в области поджелудочной, а также оперативное вмешательство при других болезнях самой железы или билиарной системы также могут спровоцировать воспалительный процесс. |
|
Другие болезни |
В первую очередь на поджелудочную влияют болезни печени — желчекаменная болезнь, холецистит, гепатит и другие. Также оказывают влияние и аномалии строения органов пищеварения (например, дисфункция сфинктера Одди) и врожденные заболевания (например, муковисцидоз). |
|
Образ жизни |
Немаловажным фактором риска считается и образ жизни — злоупотребление алкоголем, курение, неправильное питание. Также влияет и прием некоторых лекарств — гормональных препаратов, диуретиков и антибиотиков. |
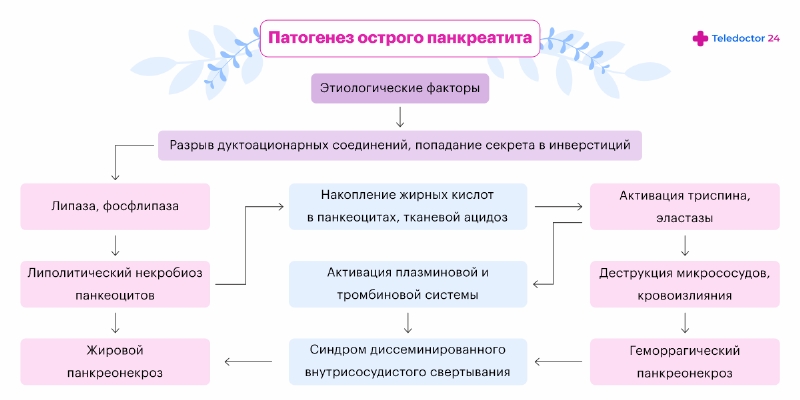
У взрослых в патогенезе болезни ключевую роль играет образ жизни и вредные привычки, у детей — наследственность и различные болезни.
Патогенез болезни во многом связан с изменением активности ферментов, вырабатываемых железой. В норме они активизируются только после попадания в кишечник, поэтому не могут причинять вред поджелудочной. Однако под влиянием внешних и внутренних факторов они становятся активными в самой железе, что приводит к ее разрушению и развитию воспаления.
Симптомы
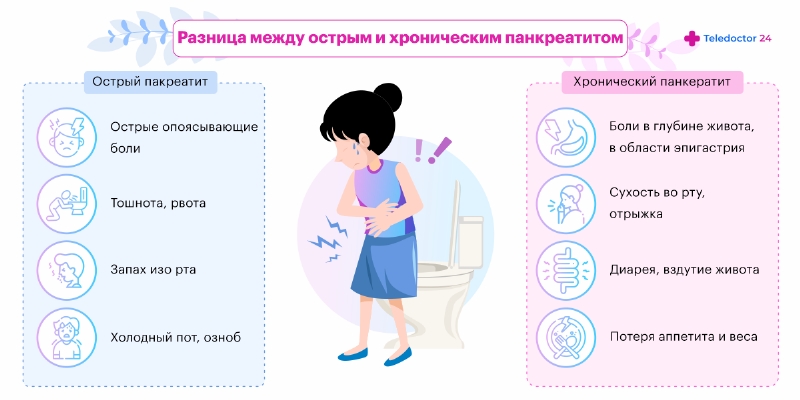
Болезнь начинается остро, при этом в начале болезни признаки острого панкреатита не являются специфическими. Проявления болезни обычно одинаковые у мужчин и женщин. Жалобы обычно включают:
- Болевой синдром. Боли при остром панкреатите локализуется в левом подреберье и может отдавать под лопатку, а ее интенсивность может варьироваться в широких пределах.
- Лихорадка. Высокая температура и озноб при остром панкреатите считается одним из основных его признаков.
- Диспептический синдром. Он включает рвоту, тошноту, метеоризм с сильным напряжением живота, изжогу и нарушение стула. Рвота при остром панкреатите часто бывает неудержимой и не приносит облегчения.
- Изменения на коже. На животе могут образовываться кровоподтеки желтого или синего цвета, а вокруг пупка — цианозные пятна (симптом Куллена).
К другим клиническим проявлениям относят признаки обезвоживания и интоксикации. Также у человека при остром панкреатите могут фиксироваться жалобы на быструю утомляемость и слабость, пожелтение кожи и склер.
Некоторые формы панкреатита легко перепутать с болезнями желчевыводящих протоков, поэтому человек попадает в больницу и получает неправильное лечение, которое не только не помогает, но и вызывает различные осложнения. Чтобы этого не произошло, при подозрении на ошибку в постановке диагнозе, нужно обязательно проконсультироваться с другим специалистом.
Виды острого панкреатита
Виды острого панкреатита выделяют по тяжести течения, форме болезни, причине, которая его вызвала и некоторым другим признакам:
- Тяжесть. По степени повреждения органа выделяют легкую, среднюю и тяжелую степени панкреатита.
- Форма. По клиническим проявлениям различают инфицированную, стерильную и отечную формы.
- Течение. По этому признаку выделяют острый интерстициальный и некротический панкреатит.
- Причина. По провоцирующему фактору различают токсический, биллираный и другие виды панкреатита
В развитии болезни выделяют несколько последовательных стадий острого панкреатита — ферментативную с минимальными изменениями, реактивную с признаками некроза поджелудочной, асептическую с образованием псевдокист и септическую с формированием гноя.
Осложнения
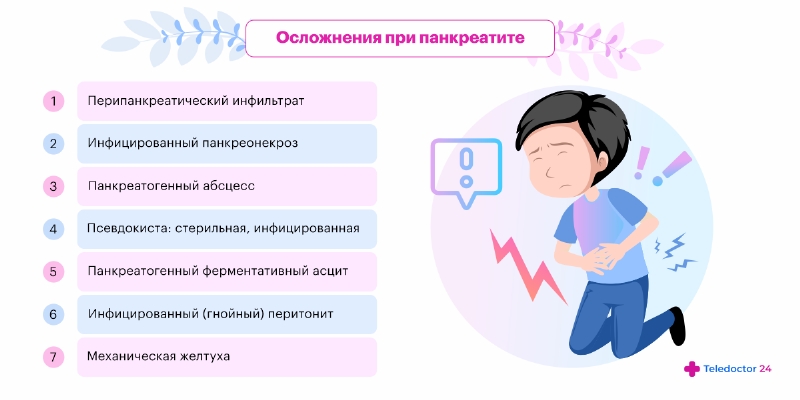
Если болезнь не лечить, она приводит к развитию неприятных последствий. Самыми частыми осложнениями острого панкреатита считаются:
- образование псевдокист;
- нарушение оттока желчи;
- сахарный диабет;
- перитонит;
- образование абсцессов и флегмон;
- внутреннее кровотечение;
- механическая желтуха.
Самое опасное последствие — панкреатический шок, который развивается при попадании ферментов поджелудочной железы в кровь. Также почти 15% случаев панкреатита заканчивается летальным исходом, а при некротических процессах в железе — до 70%.
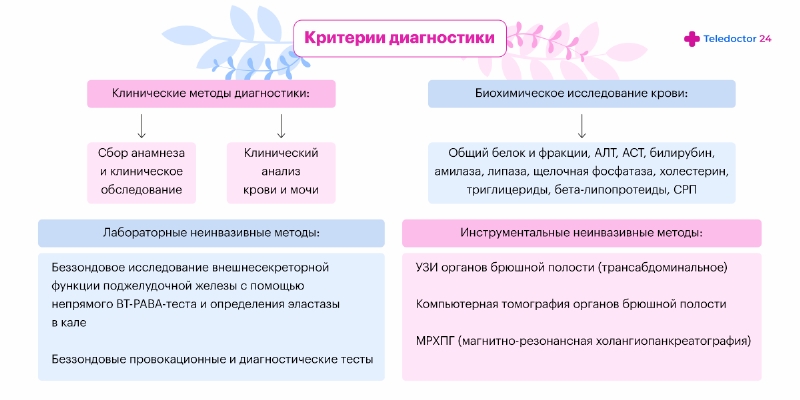
Диагностика
Если есть опасение, что у человека развился панкреатит необходимо обратиться к терапевту или гастроэнтерологу. Врач проводит опрос и проверяет человека на симптом Кача — неприятные ощущения при надавливании на уровне 8–11 позвонков. Для подтверждения диагноза применяют различные методы диагностики.
Анализы
Для исследований забирают кровь и мочу и смотря в них следующие показатели:
- амилазу;
- трансаминазу;
- липазу;
- триписин.
При выраженном панкреатите активность амилазы в крови и моче повышена, а изменения печеночных ферментов указывает на стадию развития заболевания и деструктивные процессы в самой железе.
Исследования
Инструментальная диагностика острого панкреатита у взрослых направлена на выявления изменений в самой железе. Для этого проводят:
- На УЗИ смотрят изменения эхогенности поджелудочной и просвета сальниковой сумки, прозрачность которого изменяется из-за скопления жидкости в нем.
- На рентгене поджелудочная визуализируется плохо, но ее воспаление можно определить по косвенным признакам. Также он помогает выявить сопутствующие патологии желчного пузыря и печени.
- На КТ и МРТ смотрят изменения в тканях железы. Эти методы считаются более информативными, так как дают лучшую визуализацию.
- На лапароскопии определяют состояние железы и выявляют осложнения. Операция позволяет выявить явные и косвенные признаки воспаления.
- На ангиографии смотрят состояние питающих железу и окружающие ее ткани сосудов.
- На эндоскопии смотрят состояние двенадцатиперстной кишки.
Дифференциальную диагностику проводят с заболеваниями печени (в первую очередь с отхождением камней из желчного пузыря и печеночной коликой), желудочно-кишечными кровотечениями, абдоминальной ишемией, острой непроходимостью кишечника и другими жизнеугрожающими состояниями.
Лечение
Чтобы быстро и своевременно оказать человеку первую помощь, его помещают в стационар. На все время лечения назначается постельный режим, ограничение физической нагрузку и полный отказ от употребления алкоголя и курения. Сколько будет длиться лечение, зависит от формы болезни, тяжести ее течения и общего состояния здоровья пациента.
Методы лечения
Терапия может включать:
- Медикаментозное лечение. Оно направлено на лечение спровоцировавшего панкреатит заболевания. Симптоматическое лечение может включать прием обезболивающих и противовоспалительных средств, лекарств для дезактивации ферментов и другие препараты по показаниям.
- Хирургическое вмешательство. Его проводят для удаления камней из желчного пузыря, дренажа самой железы и удаления из нее участков некроза, кист и абсцессов. Операции проводят строго по показаниям при обнаружении этих элементов.
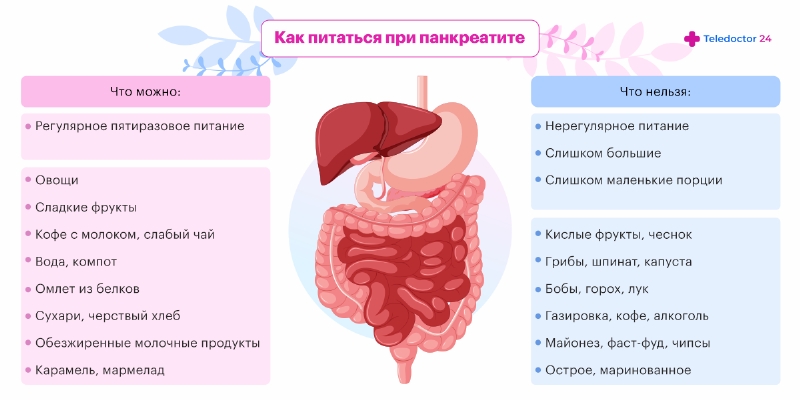
Особенности питания
В первые дни лечения может быть рекомендовано полное голодание с введением внутривенных питательных растворов. Позднее рекомендуется скорректировать диету в соответствии со столом №5 по Певзнеру. В список разрешенных продуктов входят:
- нежирные рыба и мясо;
- легкие молочные продукты;
- яичные белки и паровые омлеты из них;
- крупы;
- овощи;
- фрукты.
Из рациона исключают копчености и соленья, консервы, сладости и газированные напитки. Из специй разрешены лавровый лист и зелень в небольшом количестве. Питаться нужно около 5 раз в день небольшими порциями.
Прогноз
Прогноз зависит от формы болезни и степени повреждения тканей железы. На начальных стадиях и при легком течении наступает полное выздоровление. При тяжелом течении или в тех случаях, когда лечение не начато вовремя, возможна хронизация процесса и даже летальный исход.
Профилактика
Для предупреждения болезни необходимо соблюдать несколько простых правил:
- Отказаться от алкоголя и сигарет.
- Следить за питанием и весом.
- Вовремя лечить болезни.
- Заниматься спортом.
Пациентам из группы риска необходимо периодически посещать гастроэнтеролога и обследовать поджелудочную железу.
Особенности при беременности
У беременных панкреатит, как правило, возникает под воздействием различных болезней. Основными из них считаются:
- нарушение отделение желчи;
- высокий уровень холестерина;
- гиперпродукция паратгормона;
- преэклампсия.
Дополнительными факторами риска служит лишний вес, врожденные нарушения обмена веществ, снижение двигательной активности и нарушение моторики кишечника. Если панкреатит манифестирует на ранних стадиях, то его часто путают с токсикозом беременных.
Течение и симптоматика обычно совпадает с аналогичными у женщин и вне беременности. А вот лечение значительно отличается, так как в этот период многие лекарства для лечения панкреатита противопоказаны. Операцию при необходимости проводят после рождения ребенка.
Частые вопросы
Первые симптомы — повышение температуры, неприятные ощущения и боль в левом подреберье, а также сильная рвота.
К этому могут приводить различные инфекции, травматическое воздействие на орган и влияние на него токсических веществ.
Из-за высоких рисков развития осложнений при подозрении на панкреатит нужно вызвать скорую помощь или доставить человека в больницу как можно скорее самостоятельно.
Заключение эксперта
Острое воспаление поджелудочной железы называется острый панкреатит. Он развивается под воздействием внешних и внутренних факторов и связан с разрушением тканей железы панкреатическим соком. Болезнь проявляется болевыми ощущения с правой стороны живота, высокой температурой и другими симптомами. Лечение направлено на устранение провоцирующего фактора, снижения активности ферментов и уменьшение выраженности симптомов заболевания.