Общее описание
Поджелудочная железа — орган пищеварительной системы, состоящий из головы и хвоста и выполняющий эндокринную и экзокринную функцию. Это значит, что она может производить и гормоны, и секреты:
- Как железа внутренней секреции она производит инсулин, который регулирует уровень сахара в крови.
- Как орган внешней секреции производит ферменты, которые необходимы для переваривания белков и жиров.
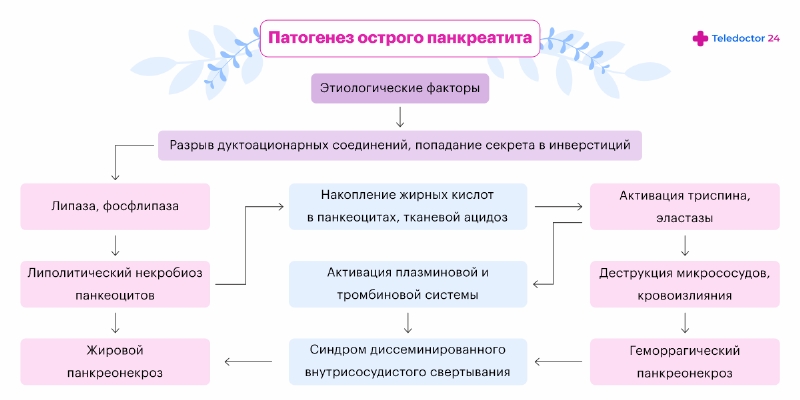
Если в ее тканях начинает накапливаться панкреатический сок, в ней начинаются деструктивные процессы, которые со временем приводят к тому, что поджелудочная железа воспаляется и появляются характерные симптомы. Такой синдром поражения поджелудочной называется острый панкреатит.
По статистике, заболеваемость панкреатитом все еще остается высокой — в мире ежегодно фиксируется от 200 до 800 миллионов случаев этой болезни. Основные моменты:
- Симптомы панкреатита в основном встречаются у пожилых людей.
- Средний возраст заболевших — от 39 до 69 лет, при этом до 50 он чаще диагностируется у мужчин, а после 50 — у женщин.
- В МКБ он относится к группе болезней органов пищеварения и имеет код в 10 пересмотре K85, в 11 — DC31.
Причины
Срыв поджелудочной железы, после которого она воспаляется, развивается в результате воздействия на орган различных факторов. Основными причинами, на фоне которых проявляется приступ панкреатита, считается образ жизни и различные заболевания.
|
Причина |
Описание |
|
Инфекции |
Заражение патогенными микроорганизмами — одна из основных причин, вызывающих приступ поджелудочной. К болезням, осложнениями которых бывает тяжелый панкреатит, относят паротит, микоплазмоз, болезнь Коксаки и многие другие. |
|
Травмы |
Травматический панкреатит — вторая по распространенности причина, которая вызывает боли в поджелудочной железе. Воспалительный процесс могут провоцировать удары и травмы в левом подреберье, где находится поджелудочная. Также к воспалению могут приводить любые операции как на самой железе, так и других органах билиарной системы. |
|
Другие патологии |
Обострение поджелудочной железы провоцируют болезни печени — желчекаменная болезнь, холецистит, гепатит и другие. Также оказывают влияние и аномалии строения органов пищеварения (например, дисфункция сфинктера Одди) и врожденные заболевания (например, муковисцидоз). Вызывают болезни поджелудочной железы и наследственные факторы. |
|
Образ жизни |
Немаловажным фактором риска, который вызывает воспаление панкреатита, считается и образ жизни — злоупотребление алкоголем, курение, неправильное питание. Также влияет и прием некоторых лекарств — гормональных препаратов, диуретиков и антибиотиков. |
У взрослых воспаленная поджелудочная обычно развивается в результате неправильного образа жизни и приобретенных патологий, при этом панкреатит у мужчин развивается в результате вредных привычек, а у женщин его основные причины — инфекции и другие заболевания. У детей патология встречается крайне редко и развивается в результате влияния генетических факторов и некоторых болезней.
Симптомы воспаления при остром панкреатите возникают в результате изменения активности ферментов, которые вырабатывает сама железа. В норме они становятся активными, когда попадают в кишечник. Однако под влиянием факторов риска они активизируются в самой железе, из-за чего в ней разрушаются клетки и развивается воспалительный процесс.
Симптомы
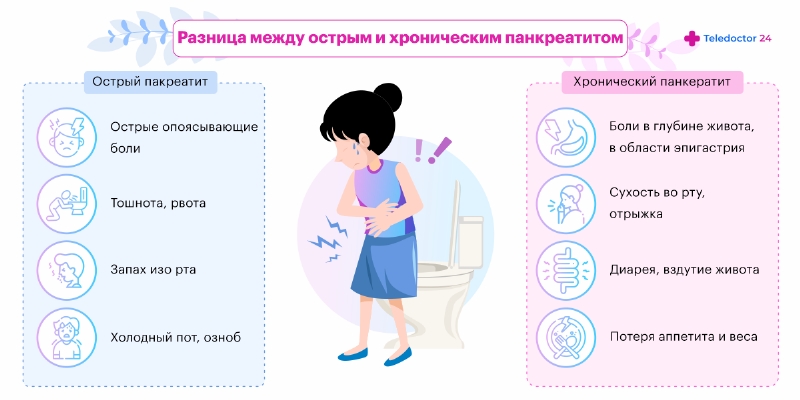
Воспаление железы начинается остро, часто признаки острого панкреатита на начальных стадиях не являются специфическими и могут быть спутаны с другими заболеваниями. Симптомы панкреатит у женщин, мужчин и детей не различаются. Позднее к общим признакам добавляются и специфические. Жалобы при панкреатите обычно включают:
- Болевой синдром. Боли при панкреатите обычно сильная. Ее характер описывают так, как будто поджелудочная железа покалывает или интенсивно колет, ноет или давит. В зависимости от того, какой отдел воспален, боль в поджелудочной железе локализуется в разных местах. Воспаление головки поджелудочной вызывает болевой синдром в левом подреберье. Воспаленный хвост поджелудочной болит ближе к середине живота. Если воспалена вся железа, боль при панкреатите бывает опоясывающей. Довольно часто она отдает под лопатку вне зависимости от изначальной локализации боли.
- Лихорадка. У взрослых температура при панкреатите — результат воспаления, при этом чем сильнее оно выражено, тем выше поднимается температура. К ней добавляются другие симптомы лихорадки при панкреатите — озноб, слабость, головная боль.
- Диспептический синдром. Он включает рвоту, тошноту, метеоризм с сильным напряжением живота, изжогу и понос. Рвота при остром панкреатите часто бывает неудержимой и не приносит облегчения. Эти признаки панкреатита у женщин и других появляются после еды. Особенно тошнить и рвать часто начинает при огрехах в диете.
- Изменения на коже. На животе могут образовываться кровоподтеки желтого или синего цвета, а вокруг пупка — цианозные пятна (симптом Куллена). Также может наблюдаться пожелтение кожи и склер.
- Нарушение сна. Бессонница при панкреатите связана с тем, что боль при этой болезни обычно беспокоит по ночам и усиливается в состоянии покоя. Когда сильно болит поджелудочная железа, человеку трудно уснуть, а сам сон становится беспокойным и прерывистым.
Некоторые формы панкреатита поджелудочной железы легко перепутать с болезнями желчевыводящих протоков. Из-за этого человек попадает в больницу и получает неправильное лечение, которое не только не помогает, но и вызывает различные осложнения. Чтобы этого не произошло, при подозрении на ошибку в постановке диагнозе, нужно обязательно проконсультироваться с другим специалистом.
Классификация
Классификацию воспаления проводят по тяжести течения, форме болезни, причине, которая его вызвала и некоторым другим характеристикам:
- Тяжесть. По степени повреждения органа выделяют легкую, среднюю и тяжелую степени панкреатита.
- Форма. По клиническим проявлениям различают инфицированную, стерильную и отечную формы.
- Течение. По этому признаку выделяют острый интерстициальный и некротический панкреатит.
- Причина. По провоцирующему фактору различают токсический, биллираный и другие виды панкреатита
В развитии болезни выделяют несколько последовательных стадий острого панкреатита:
- ферментативную с минимальными изменениями;
- реактивную с симптомами некроза поджелудочной;
- асептическую с образованием псевдокист;
- септическую с формированием гноя.
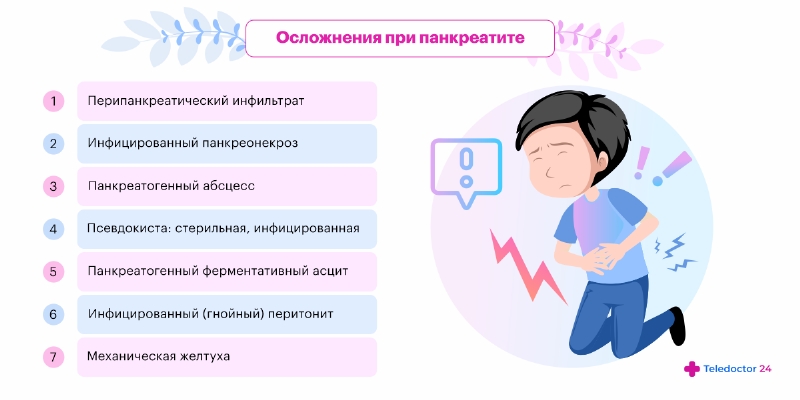
Осложнения
Если панкреатит не лечат после появления первых симптомов, он переходит в хроническую форму и приводит к опасным осложнениям. Самыми распространенными из них считаются:
- образование псевдокист;
- нарушение оттока желчи;
- сахарный диабет;
- перитонит;
- образование абсцессов и флегмон;
- внутреннее кровотечение;
- механическая желтуха.
Самое опасное последствие — панкреатический шок, который развивается при попадании ферментов поджелудочной железы в кровь. Также почти 15% случаев панкреатита заканчивается летальным исходом, а при некротических процессах в железе — до 70%.
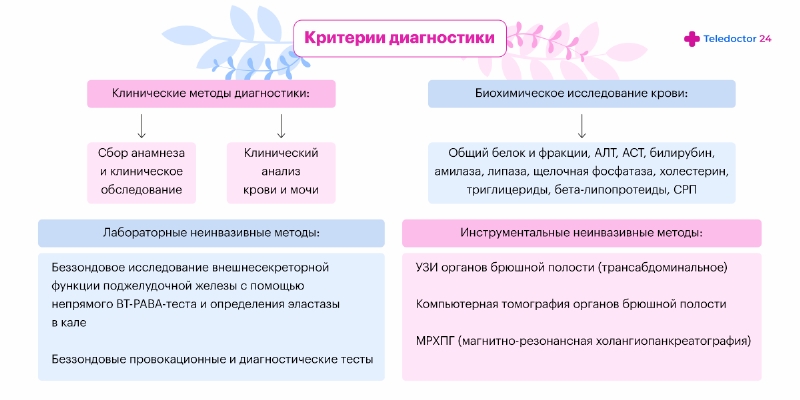
Диагностика
Если есть опасение, что у человека развился панкреатит необходимо обратиться к терапевту или гастроэнтерологу. Иди на консультацию нужно сразу, как только возникли первые проявления воспаления. Врач проводит опрос и проверяет человека на симптом Кача — неприятные ощущения при надавливании на уровне 8–11 позвонков.
При постановке диагноза применяются следующие методы:
- Анализы. Для исследований забирают кровь и мочу и определяют в них количество ферментов поджелудочной железы. При выраженном панкреатите анализы на них положительные.
- Исследования. Инструментальная диагностика острого панкреатита помогает выяснить, почему возникло воспаление и какие изменения наблюдаются в самой железе. Для этого назначают УЗИ, рентген, КТ, МР, ангиографию, эндоскопию и диагностические лапароскопические операции.
Дифференциальную диагностику проводят с заболеваниями печени (в первую очередь с отхождением камней из желчного пузыря и печеночной коликой), желудочно-кишечными кровотечениями, абдоминальной ишемией, острой непроходимостью кишечника и другими жизнеугрожающими состояниями.
Лечение
Если заболело в левом подреберье и есть подозрение на то, что поджелудочная железа воспалилась, человека госпитализируют, чтобы максимально быстро поставить диагноз и подобрать терапию, которая поможет вылечить поджелудочную железу.
Основные методы
Лечение панкреатита у взрослых и детей направлено на то, чтобы снять боль, устранить причину болезни и снизить нагрузку на железу, и обычно включает:
- Медикаментозное лечение. Оно направлено на лечение спровоцировавшего панкреатит заболевания. Симптоматическое лечение может включать прием обезболивающих и противовоспалительных средств, лекарств для дезактивации ферментов и другие препараты по показаниям. Антибиотики назначают в том случае, если причина панкреатита — бактериальная инфекция. Принимать лекарства нужно строго по назначенной врачом схеме.
- Хирургическое вмешательство. Его проводят для удаления камней из желчного пузыря, дренажа самой железы и удаления из нее участков некроза, кист и абсцессов. Операции проводят строго по показаниям при обнаружении этих элементов, так как необоснованное хирургическое вмешательство может спровоцировать новые приступы панкреатита.
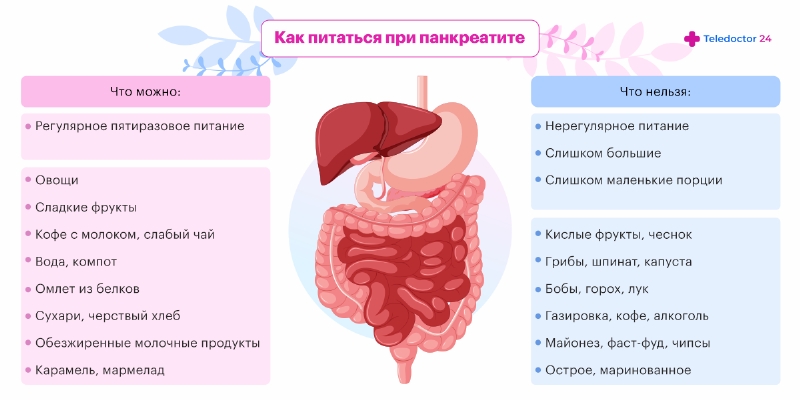
- Диета. В первые дни лечения рекомендуется полное голодание с введением внутривенных питательных растворов. Позднее рекомендуется скорректировать диету в соответствии со столом №5 по Певзнеру.
Лечение обычно длится долго — от 1 до 3 месяцев, затем человека отправляют на диспансерное наблюдение как минимум на 5 лет. Если за этот период не возникает новых приступов воспаления поджелудочной, человек считается полностью излеченным и снимается с учета.
Прогноз
Прогноз зависит от формы болезни и степени повреждения тканей железы. На начальных стадиях и при легком течении панкреатит лечится полностью. При тяжелом течении или в тех случаях, когда лечение не начато вовремя, возможна хронизация процесса и даже летальный исход.
Профилактика
Для предупреждения воспаления необходимо соблюдать несколько простых правил:
- Отказаться от алкоголя и сигарет.
- Следить за питанием и весом.
- Заниматься спортом.
Пациентам из группы риска необходимо периодически посещать гастроэнтеролога, обследовать поджелудочную железу и лечить сопутствующие болезни.
Особенности при беременности
У беременных панкреатит, как правило, возникает под воздействием различных болезней. Основными из них считаются:
- нарушение отделение желчи;
- высокий уровень холестерина;
- гиперпродукция паратгормона;
- преэклампсия.
Дополнительными факторами риска служит лишний вес, врожденные нарушения обмена веществ, снижение двигательной активности и нарушение моторики кишечника. Если панкреатит манифестирует на ранних стадиях, то его часто путают с токсикозом беременных.
Течение и симптоматика обычно совпадает с аналогичными у женщин и вне беременности. А вот лечение значительно отличается, так как в этот период многие лекарства для лечения панкреатита противопоказаны. Операцию при необходимости проводят после рождения ребенка.
Частые вопросы
Первые симптомы — повышение температуры, неприятные ощущения и боль в левом подреберье, а также сильная рвота.
К этому могут приводить различные инфекции, травматическое воздействие на орган и влияние на него токсических веществ.
Из-за высоких рисков развития осложнений при подозрении на панкреатит нужно вызвать скорую помощь или доставить человека в больницу как можно скорее самостоятельно.
Заключение эксперта
Острое воспаление поджелудочной железы называется панкреатит. Он развивается под воздействием внешних и внутренних факторов и связан с разрушением тканей железы панкреатическим соком. Определить панкреатит только по симптомам не получится — для постановки диагноза нужно провести анализы и другие исследования. Лечение направлено на устранение причины, снижения активности ферментов и уменьшение выраженности симптомов заболевания. Сколько продлится лечение, зависит от множества факторов.