Общее описание
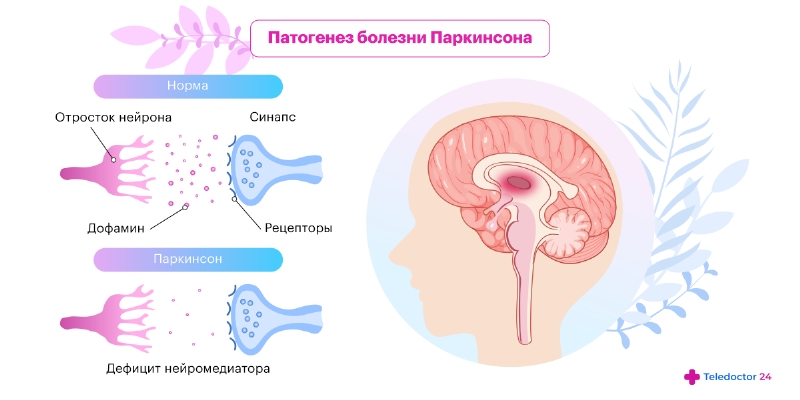
Болезнь Паркинсона относится к группе синукелинопатий, для которых характерно накопление в мозге альфа-синуклеина. В норме это вещество регулирует поступление и выход дофамина из нейронов. Однако при патологическом накоплении влияет не только на обмен гормонов, но и приводит к токсическому повреждению клеток мозга. Именно эти изменения и провоцируют характерную для болезни Паркинсона клиническую картину.
Статистические данные
Заболевание преимущественно встречается у взрослых после 50 лет, при этом у мужчин регистрируется в несколько раз чаще, чем у женщин. По данным ВОЗ, всего в мире зарегистрировано больше 6 миллионов случаев болезни Паркинсона, а заболеваемость им выросла на 80% за последние 20 лет. В МКБ патология относится к категории двигательных нарушений с кодом G20 в 10 и 8A00 в 11 пересмотре. В неврологии также широко используется и другое название этой патологии — паркинсонизм.
Причины
Патогенез первичного паркинсонизма связан с нарушением обмена дофамина и накоплением в мозге нейромедиаторов. Изменения при болезни Паркинсона связаны с наследственностью и мутациями в генах SNCA, PARK2, PINK1 и LRRK2. Поэтому если в семье у кого-то уже было диагностировано это заболевание, вероятность его развития у младших поколений увеличивается.
В отдельную группу выделяют синдром паркинсонизма (вторичный Паркинсон), который развивается при повреждении головного мозга под влиянием внешних факторов. В его возникновении участвуют следующие причины:
- черепно-мозговые травмы;
- иные заболевания головного мозга (инсульт и другие цереброваскулярные болезни);
- постоянный контакт с веществами, обладающие нейротоксическим действием;
- стойкая гипертензия;
- нарушение холестеринового обмена;
- воздействие неблагоприятных факторов внешней среды;
- различные опухоли мозга или метастазирование других новообразований;
- прием некоторых лекарств;
- вредные привычки (алкоголизм, курение).
В МКБ вторичный Паркинсон кодируется отдельно как G21. В некоторых случаях может использоваться факультативный код — G22 (паркинсонизм при болезнях).
На начальных стадиях паркинсоновая болезнь не отличима от других патологий — синдром хронической усталости, тремор, энцефалопатия и так далее. Поэтому важно при появлении ранних признаков, сходных с болезнью Паркинсона, нужно обязательно обратиться к врачу, чтобы поставить точный диагноз и начать своевременное лечение.
Классификация
Классификацию болезни Паркинсона проводят по нескольким показателям — особенностям течения, скорости прогрессирования, времени проявления и стадии развития патологии.
Виды
По возрасту, в котором начинается болезнь Паркинсона, выделяют три ее формы:
- ювенальная с началом до 25 лет;
- ранняя с манифестацией до 50;
- поздняя, когда заболевание начинается после 50.
По особенностям течения и преобладающим симптомам различают такие разновидности Паркинсона:
|
Форма |
Клинические проявления |
|
Акинетико-ригидная |
Характеризуется преобладанием двигательных симптомов — замедленности движений и уменьшения их количества, мышечная скованность и нарушение походки и устойчивости. Тремор отсутствует или слабо выражен. |
|
Дрожательный |
В данной форме у человека наблюдается тремор конечностей и головы, а двигательные нарушения выражены в меньшей степени. |
|
Смешанная |
В этом случае наблюдаются все виды нарушений. |
Стадии Паркинсона
В развитии патологии выделяют 5 последовательных стадий:
- 0 — специфические признаки не проявляются.
- I — появляются односторонние симптомы.
- II — признаки болезни становятся двусторонними, но устойчивость не нарушена.
- III — постуральная устойчивость (в состоянии покоя или при смене положения тела) немного нарушена, но человек не нуждается в посторонней помощи.
- IV — двигательная активность значительно нарушена, однако человек может перемещаться без помощи.
- V — человек не может передвигаться без посторонней помощи.
По скорости прогрессирования выделяют три основных формы — быстрая, когда переход от I к III стадии происходит за три года, умеренная, при которой он длится от 2 до 5 лет, и медленная, если он занимает больше 5 лет.
Симптомы
Заподозрить патологию можно до появления характерных симптомов. Однако начальные признаки болезни Паркинсона часто списывают на переутомление, стрессы, возрастные изменения или другие немедицинские проблемы. Поэтому важно знать, с какими трудностями можно столкнуться на стадии препаркинсона.
Первые признаки
Начальные проявления болезни Паркинсона не являются специфическими и могут включать:
- нарушения сна;
- изменение обоняния;
- постоянная усталость;
- когнитивные проблемы;
- запоры без выявленных проблем с ЖКТ;
- гипергидроз;
- расстройства мочеиспускания;
- покалывание и боль в конечностях;
- повышенная тревожность и депрессия.
Основные проявления
По мере прогрессирования болезни развиваются классические симптомы Паркинсона, среди которых:
- Тремор. Представляет собой непроизвольные ритмические колебания и считается одним из самых явных признаков заболевания. При паркинсонизме обычно развивается тремор покоя, но могут встречаться и другие виды непроизвольных движений — тремор при движении или при попытке удержания статической позы. Обычно в него включены конечности и голова.
- Ригидность. Представляет собой постоянный гипертонус мышц. На начальных стадиях признак не выражен, но позднее его легко определить по асимметрии тонуса, трудностям с выполнением привычных движений и появлением классической позы просителя или манекена. Она выглядит так — ноги слегка согнуты в тазобедренных и коленных суставах, руки полусогнуты в локтевых сочленениях и прижаты к туловищу, голова немного наклонена вперед, грудной отдел позвоночника ссутулен. Позднее появляется характерный диагностический признак — феномен Вестфаля, при котором резко изогнутая стопа на некоторое время не может самостоятельно разогнуться. На последних стадиях развивается постуральная неустойчивость, из-за которой человек не может самостоятельно ни начать, ни прекратить движение.
- Гипокинезия. Представляет собой снижение двигательной активности, которая проявляется замедлением темпа и уменьшением объема движения, нарушением его координации. Это приводит к тому, что у человека меняется мимика и язык тела, нарушается походка и ему труднее выполнять элементарные бытовые действия, такие как бритье, застегивание пуговиц, нарезка и так далее.
Характерной особенностью болезни Паркинсона считается выраженная асимметрия признаков на всех стадиях развития патологии.
Проявления у молодых
Ювенальная форма обычно манифестирует в возрасте 16 лет. От классической ее отличает медленное прогрессирование и более благоприятный прогноз. Среди других отличительных признаков:
- Нет когнитивных нарушений. Ребенок усваивает школьную программу так же, как и здоровые сверстники, не испытывает проблем с обучением и не отстает в развитии.
- Симметричность. В отличие от взрослых форм, при ювенальной нет стадии односторонних симптомов. Симптоматика сразу двусторонняя без выраженной асимметричности.
- Гипокинетический синдром. У детей он проявляется нарушением мелкой моторики, уменьшением количества и выраженности жестикуляции, шаркающей походкой и общей заторможенностью.
Осложнения
Сама по себе болезнь Паркинсона не считается смертельной болезнью и редко становится причиной смерти. Однако снижение двигательной активности вызывает ряд осложнений, которые, в свою очередь, могут приводить к гибели. Наиболее распространенными из них считаются:
- падения;
- нарушение глотания;
- синдром беспокойных ног;
- непроизвольное слюнотечение;
- дискинезии и спонтанное застывание на месте;
- деменция.
Такие осложнения болезни обычно бывают на поздних ее стадиях. Они повышают риски получения травм и асфиксии, поэтому на поздних стадиях больной Паркинсоном нуждается в постоянном присмотре.
Диагностика
Диагностировать болезнь Паркинсона можно по клиническим проявлениям и результатам различных исследований, которые обычно включают инструментальные методы. При подозрении на Паркинсон необходимо обратиться к неврологу, который специализируется на выявлении и лечении этого заболевания.
Критерии
Первым этапом диагностики болезни Паркинсона является сбор анамнеза и выявления характерных для него симптомов. Для этого собираются жалобы и проводится неврологический осмотр с проверкой рефлексов и мышечного тонуса. Диагностически важными критериями в выявлении болезни считаются следующие:
- одностороннее проявление симптомов на протяжении 2 лет и более;
- сохранность симптомов длительное время;
- нарушение движения глаз, появление тремора покоя;
- асимметрия проявления симптомов;
- длительное неэффективное лечение нейролептиками;
- реакция на большие дозы противопаркинсонных лекарств;
- выраженный симптом Бабинского;
- длительная ремиссия после появления первых симптомов;
- спонтанная манифестация и быстрое прогрессирование любого вида деменции;
- наличие в анамнезе факторов риска для развития вторичного паркинсонизма.
Исследования
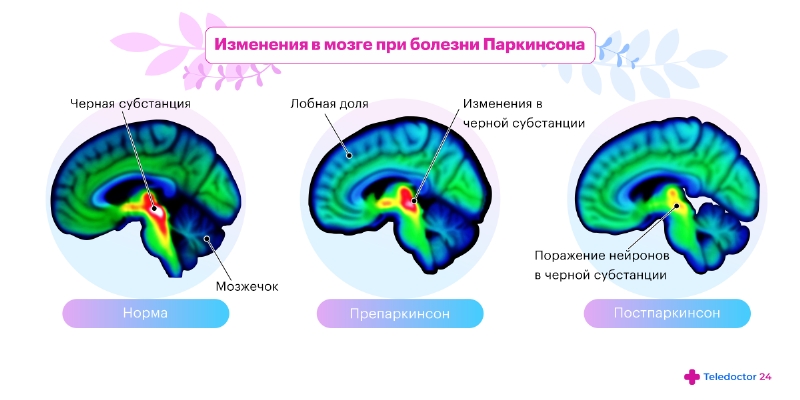
Выявить болезнь Паркинсона только по характерной симптоматике, особенно на ранних стадиях, не получится. Для подтверждения диагноза применяют следующие методы:
- Электрофизические — электроэнцефалограмма и реоэнцефалография.
- Нейровизуализация — МРТ и КТ головного мозга
Изменения в активности мозга необходимо обязательно отслеживать в динамике. Лабораторную диагностику для выявления патологии не используют, так как нет специфических маркеров этой болезни. Однако общий и биохимический анализ крови, а также другие исследования могут использовать, чтобы оценить изменения в организме человека.
Направления лечения
Несмотря на то, что паркинсонизм не лечится, это не означает, что человек быстро переходит в вегетативное состояние и полностью утрачивает двигательную активность. Методы лечения направлены на замедление нейродегенеративных процессов и коррекцию образа жизни с учетом особенностей заболевания.
Основная терапия
Лечение направлено на снижение темпов дегенерации нейронов и максимально возможное восстановление утраченных функций. Медикаментозное лечение Паркинсона включает:
- специализированные противопаркинсонные средства;
- ингибиторы КОМТ;
- нейролептики и нейропротекторы;
- агонисты дофаминовых рецепторов;
- холинолитики.
Схемы лечения подбираются в зависимости от индивидуальных особенностей, скорости прогрессирования и тяжести течения самого паркинсонизма. Экспериментальные методы терапии могут включать вживление стимулирующих электродов в мозг и лечение моноклональными клетками. В тяжелых случаях проводят операции по удалению пораженных участков мозга.
Дополнительные
Но лечить нужно не только саму болезнь. В терапии болезни Паркинсона активно применяют методы, которые помогают облегчить жизнь больных и тех, кто за ними ухаживает. Реабилитация обычно включает:
- Четкий режим дня. Его составляют с учетом особенностей пациента и выраженности симптомов.
- Физиотерапия. Для улучшения состояния мышц применяют электростимуляцию, магнит и мануальную терапию.
Лечить когнитивные нарушения необходимо при помощи работы с психологами и дефектологами. Такая терапия обычно назначается пожизненно.
Запишитесь на онлайн-консультацию, если не получается организовать жизнь больного паркинсонизмом. Наши врачи по телефону или в видео-чате подберут необходимые методы, проведут обучение и всегда будут на связи, если у вас возникнут срочные вопросы.
Питание
В борьбе с болезнью Паркинсона важную роль играет и соблюдение диеты:
- Из рациона исключают консервы, соленья, полуфабрикаты и фастфуд.
- Количество соли ограничивают до 5 грамм в день.
- Значительно сокращают количество простых углеводов, сладкихи и газированных напиков.
- Питание должно быть частым и дробным, при дисфагии отдают предпочтения мягкой и пюреризированной пище. Голодание и строгие диеты запрещены.
- Основной рациона должны выступать крупы, овощи, фрукты, зелень и легкоусвояемые белки.
- В сутки необходимо выпивать как минимум 5 стаканов воды или других несладких напитков.
Упражнения
Физическая нагрузка необходима для борьбы с ригидностью мышц и улучшения их работы. Для этого хорошо подходят:
- упражнения для улучшения осанки;
- дыхательная гимнастика;
- комплексы для поясов верхних и нижних конечностей;
- суставная гимнастика;
- упражнения для развития равновесия;
- мимическая гимнастика;
- занятия, помогающие развивать мелкую моторику;
- артикуляционная гимнастика и другие упражнения для развития речи.
Прогноз
Предсказать, как поведет себя Паркинсон в каждом конкретном случае, достаточно сложно. На течение болезни влияет множество факторов — от образа жизни до отклика на лечение. Однако паркинсонизм характеризуется постоянным ухудшением состояния, которое через 10–15 лет приведет к тяжелым формам инвалидности. Для ювенальной формы прогноз более благоприятный, а утрата двигательной активности наступает через несколько десятилетий.
Профилактика
Методов, способных предотвратить развитие болезни или отсрочить ее начало, на данный момент не разработано. Для профилактики болезни рекомендуют вести здоровый образ жизни и периодически посещать невролога тем, кто входит в группу риска. Также некоторые эксперименты показывают эффективность следующих методов для предотвращения болезни:
- 1–2 чашки кофе в день без молока и сахара;
- поддержание нормального уровня мочевой кислоты в крови;
- постоянная физическая активность — ходьба, плавание, растяжка.
Особенности при беременности
Выявленная болезнь Паркинсона не влияет на способность забеременеть и выносить малыша. Однако будущая мама может столкнуться с рядом трудностей:
- Дозы препаратов сильно снижаются, так как они оказывают влияние на развитие плода.
- Большинство лекарств не совместимы с грудным вскармливанием, поэтому от него придется отказаться.
- Изменение схемы лечения приводит к быстрому прогрессированию симптомов и ухудшению состояния будущей мамы.
Если женщина с Паркинсоном решила забеременеть, ей нужно обязательно проконсультироваться с лечащим врачом для коррекции лечения, а во время беременности ей может потребоваться дополнительная поддержка и более тщательное наблюдение за своим состоянием.
Частые вопросы
В 80% случаев заболевание возникает из-за наследственных факторов. В остальных является следствием повреждения мозга.
Диагностикой и лечением болезни занимается невролог, реабилитацией — логопед, нейропсихолог и другие специалисты.
Средняя продолжительность жизни — 15 лет. Однако она может варьироваться в большую и меньшую сторону в зависимости от многих факторов.
При паркинсонизме человек утрачивает крупную и мелкую моторику. При деменции наблюдаются в основном когнитивные нарушения.
Заключение эксперта
Если описывать болезнь Паркинсона простыми словами, ее можно определить как нарушение двигательной активности, которое развивается из-за поражения нейронов. По причинам развития выделяют первичный и вторичный паркинсонизм. Первый возникает из-за нарушения обмена дофамина, второй — следствием заболеваний мозга и травм. Диагностировать Паркинсон можно по характерным признакам и исследованиям мозга. Вылечить патологию навсегда не получится, однако при раннем обнаружении и правильно подобранном лечении можно заметно уменьшить ее основные проявления.