Что такое дисплазия тазобедренного сустава (ДТС)
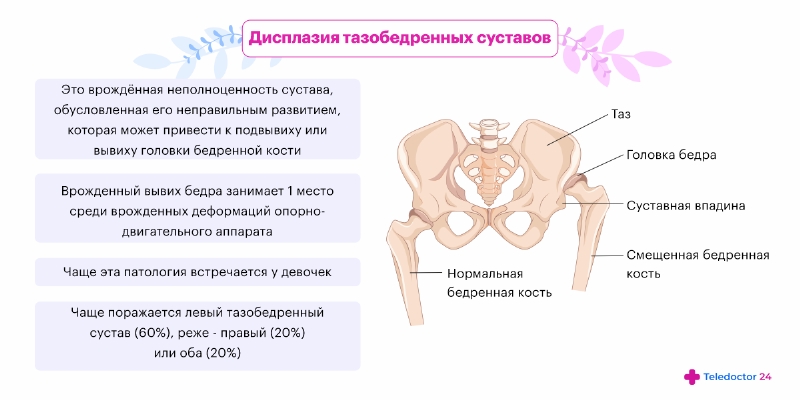
Дисплазия тазобедренных суставов (ДТС) у детей может быть причиной вывиха или подвывиха головки бедренной кости, что является основной опасностью. Нарушение расположения анатомических структур тазобедренного сустава чревато изменением всей биомеханики скелета и со временем приводит к развитию остеохондроза, искривлению позвоночника, плоскостопию.
В медицине выделяют несколько видов и степеней дисплазии ТБС у детей, от грубых пороков до патологической подвижности в комбинации со слабостью суставных связок. Вне зависимости от тяжести нарушений, ДТС необходимо диагностировать и лечить как можно раньше.
Частота встречаемости дисплазии ТБС
Патология встречается довольно часто, ее распространенность составляет порядка 3% на тысячу новорожденных. Более подвержены дисплазии тазобедренного сустава представители американских индейцев, несколько реже болеют европейцы, у афроамериканцев ДТБС встречается наиболее редко.
7-8 из 10 детей с дисплазией бедра – это девочки.
Причины
Дисплазия тазобедренных суставов у новорожденных возникает по неустановленным наукой причинам. В медицинском сообществе нет единого мнения о том, что именно вызывает данный порок. На сегодняшний день есть несколько теорий относительно его происхождения, ведущей среди них является наследственная.
Установлено, что врожденная дисплазия у детей диагностируется в 10 раз чаще в семьях, где уже были случаи подобной патологии. Еще одна значимая причина – это тазовое предлежание плода, повышающее вероятность ДТС в 10 раз.
Кроме этого, факторами риска дисплазии тазобедренного сустава у младенцев могут стать:
- действие гормона релаксина, который начинает вырабатываться перед родами для повышения эластичности тазовых связок. Релаксин проникает в кровь ребенка, оказывая влияние на тазобедренный сустав и его связочный аппарат. В итоге связки перерастягиваются и не могут удерживать головку бедра. Именно этим объясняется подверженность девочек дисплазии, ведь женский организм более восприимчив к релаксину;
- маловодие и токсикоз;
- крупный плод, вес которого превышает 4 кг. Он испытывает существенное давление со стороны внутренних органов в период внутриутробного развития, к тому же крупному младенцу сложнее проходить по родовым путям;
- возраст матери меньше 18 или старше 35 лет. У молодых первородящих рожениц уровень релаксина самый высокий. Возрастные матери чаще страдают различными хроническими заболеваниями и сталкиваются с токсикозом;
- инфекции, перенесенные при беременности;
- неправильная работа щитовидной железы;
- интоксикации – радиационное воздействие, употребление алкоголя и лекарств в ходе вынашивания малыша.
Специалисты отмечают связь дисплазии бедра у новорожденных с плохой экологией. Там, где экологическая обстановка неблагоприятная, младенцы с ДТС рождаются чаще как минимум в 5 раз.
Симптомы
Наиболее достоверным диагностическим критерием врожденного вывиха тазобедренного сустава является симптом Маркса-Ортолани, или симптом щелчка. Он обнаруживается в первые недели жизни новорожденного и может сохраняться до 3-х месяцев.
Чтобы определить наличие симптома щелчка, малыша кладут на спину и медленно раздвигают его ноги в стороны. В какой-то момент ощущается, а иногда и слышен характерный треск на пораженной стороне – это головка бедренной кости входит в вертлужную впадину.
Дальнейшее сведение ног тоже сопровождается щелчком, когда бедренная головка покидает сустав. Щелчки возникают при соскальзывании пояснично-крестцовой мышцы с передней части бедренной головки, поскольку нарушается взаимное расположение элементов сустава.
Однако симптом Маркса-Ортолани не имеет диагностической ценности в первые несколько недель после рождения младенца, так как может наблюдаться даже у здоровых детей (40% случаев). В дальнейшем симптом щелчка исчезает без следа.
На дисплазию тазобедренного сустава указывают и другие признаки:
- укорочение одной из ног;
- асимметрия кожных складок;
- ограниченное отведение бедра.
Пример из практики:
Больная 35 лет обратилась к ортопеду с жалобами на скованность и боли в тазобедренном суставе. Рентген показал двустороннюю дисплазию с клиническими признаками левостороннего артроза и подвывих левой бедренной кости – последствия невыявленной либо непролеченной дисплазии в детстве.
Как узнать, что одна нога короче другой
Малыш лежит на спине с согнутыми в коленях ногами, его стопы стоят на кроватке (кушетке). Если одно колено находится выше другого, есть вероятность дисплазии тазобедренного сустава.
Асимметрия складок
Асимметрию паховых, подколенных и ягодичных складок определяют в положении ребенка стоя, оценивая их количество, глубину и уровень расположения спереди и сзади. Как правило, асимметричность лучше заметна у ребенка старше 2-3-х месяцев.
Однако асимметрия не может быть единственным признаком неполноценности тазобедренного сустава, так как при двухсторонней дисплазии складки бывают симметричными. К тому же далеко не у каждого ребенка с ДТС нарушена симметрия складок.
Ограниченное отведение бедра
У здорового ребенка в положении лежа на спине колени без усилий укладываются на поверхность кушетки примерно до 4-х месячного возраста. Если амплитуда ограничивается до угла в 50-60°, можно заподозрить дисплазию тазобедренного сустава.
Для 7-8-месячных малышей нормой является отведение ножек на 60-70°, при врожденном вывихе этот угол не превышает 50°.
У некоторых детей симптом ограниченного отведения бедра появляется лишь на 3-4-й неделе. Если вы подозреваете у ребенка дисплазию ТБС, посоветуйтесь с нашими врачами. Они дистанционного по телефону или видеосвязи помогут выявить симптомы патологии и расскажут о методах лечения и профилактики.

Виды и степени
Тазобедренный сустав образует головка бедренной кости и вертлужная впадина, или лимбус. Верхнюю часть лимбуса обрамляет хрящевое кольцо – вертлужная губа, увеличивающая площадь контакта суставных элементов и глубину впадины.
Даже у нормального ребенка тазобедренное сочленение не такое, как у взрослого: более плоский лимбус располагается почти вертикально, а не под наклоном, связочный аппарат намного эластичнее. Головка бедренной кости держится внутри лимбуса за счет круглой связки, суставной капсулы и вертлужной хрящевой губы.
Дисплазия тазобедренных суставов у ребенка бывает 3-х видов:
- ацетабулярная;
- ротационная;
- дисплазия кости бедра.
Первая – ацетабулярная – характеризуется недоразвитием одной лишь вертлужной впадины, которая слишком маленькая и уплощенная. Вертлужная губа тоже неполноценная.
Ротационная дисплазия связана с нарушением геометрии костей, когда элементы сустава слишком сильно отклоняются от основной оси, вокруг которой двигаются все суставы ноги.
При дисплазии кости бедра наблюдается неправильное строение на участке перехода шейки в эпифиз.
При недоразвитии какого-либо из элементов тазобедренного сочленения головка бедра не удерживается внутри лимбуса, что приводит к ее развороту и смещению вверх. Вертлужная губа, в свою очередь, тоже сдвигается и полностью утрачивает способность удерживать головку бедра.
Когда хотя бы часть головки кости бедра выходит за границы вертлужной впадины, возникает подвывих. В случае дальнейшего смещения вверх суставная поверхность бедренной кости теряет контакт с лимбусом окончательно.
Вертлужная губа оказывается внизу головки и заворачивается внутрь суставной полости, а это уже вывих. При отсутствии лечения на этой стадии начинается разрастание – гиперплазия – соединительной и жировой ткани, которыми заполняется весь тазобедренный сустав. Вправить вывих в подобной ситуации крайне сложно.
Степени
В начале 20 века дефектом считали лишь выраженные формы дисплазии, а именно вывих бедра, который диагностировали у 3-4 детей из 1000. Дисплазию тазобедренного сустава легкой степени не диагностировали и не лечили.
Начиная с 70-х годов, в медицинской практике стали использовать термин «дисплазия тазобедренного сустава у детей», объединивший в себе вывих, подвывих и так называемый предвывих ТБС. В результате статистика заболеваемости резко поползла вверх, увеличившись в десятки раз.
До сих пор нет четких стандартов диагностики, что приводит к гипердиагностике. То есть если у новорожденного выявляется незрелость сустава или состояние предвывиха, то это трактуется как дисплазия. Подобные «неточности» также увеличивают цифры заболеваемости.
Дисплазия тазобедренных суставов у грудничка может быть 3-х степеней:
- 1 степень – дисплазия (гипоплазия). Тазобедренный сустав незрелый, но его геометрия пока в норме, смещение бедра отсутствует;
- 2 степень - предвывих. Капсула тазобедренного сочленения растянута, головка бедра немного сдвинута относительно вертлужной впадины, но легко вправляется;
- 3 степень – предвывих. Бедренная головка отгибает хрящевой ободок вертлужной губы, сдвигая его кверху. Одноименная связка растягивается и становится напряженной. Выделяют первичный и остаточный предвывих, который остается после вправления головки бедра;
- 4 степень – вывих. Суставная поверхность головки бедра полностью выходит из вертлужной впадины и располагается выше и снаружи относительно нее. Головка прижимает верхний край вертлужной губы, который загибается внутрь лимбуса. Капсула тазобедренного сустава и бедренная связка растягиваются и находятся в напряженном состоянии.
Врожденный вывих бедра тоже бывает нескольких видов:
- боковой или переднебоковой;
- надацетабулярный;
- подвздошный высокий.
Лечение
Дисплазия тазобедренного сустава требует незамедлительного лечения. Для этого применяются разные приспособления, удерживающие бедра в согнутом и отведенном положении.
Это могут быть стремена, шины, специальные подушки и штанишки. Но в первые месяцы жизни ребенка используются исключительно мягкие и эластичные аппараты, которые не мешают движениям ног.
Детям с признаками незрелости тазобедренного сустава, а также входящим в группу риска по развитию дисплазии, показано широкое пеленание. Оно рекомендовано также в случае невозможности лечения другими методами.
Наиболее действенным способом лечения дисплазии тазобедренного сустава на сегодняшний день являются стремена Павлика – мягкая конструкция, в которой ребенок чувствует себя относительно комфортно. Она фиксирует ноги в нужном положении и в то же время не сковывает движений.
Для коррекции дисплазии могут использоваться несколько разновидностей ортопедических шин:
- Фрейка;
- Виленского;
- ЦИТО;
- Тюбингера;
- Волкова.
Шины имеют похожую конструкцию и представляют собой распорки для ног, удерживающие бедра ребенка в положении сгибания и отведения.
Для предотвращения деформаций и восстановления двигательной амплитуды тазобедренного сочленения необходимо выполнять лечебную гимнастику. Комплекс подбирается индивидуально для каждого ребенка, с учетом степени и вида дисплазии.
В комплексную терапию дисплазии входит также массаж.
Дисплазия тазобедренных суставов у детей после года
При тяжелых формах детской дисплазии тазобедренный сустав вправляют закрытым способом, после чего накладывают гипс. Такая манипуляция может выполняться у детей с 2-х лет. У 5-6-летних ребят вправление уже невозможно.
В некоторых случаях применимо скелетное вытяжение, которое обычно проводится при переломах. Вытяжение может помочь при высоких вывихах тазобедренного сочленения у детей в возрасте 1.5-8 лет.
Массаж
Детям с дисплазией тазобедренного сустава массаж назначается врачом-ортопедом на основании данных обследования. К проведению массажных сеансов можно приступать только после прохождения УЗИ и рентгена, которые покажут степень выраженности дефекта.
Массаж допускается делать, не снимая ортопедической шины с малыша.
Процедуру проводят на пеленальном столике или другой ровной поверхности, покрытой клеенкой на случай мочеиспускания у ребенка. Стандартный курс включает 10-15 ежедневных сеансов.
Массаж обычно проводится в первой половине дня, когда ребенок выспавшийся и сытый.
Для достижения эффекта одного курса массажа мало, поэтому они повторяются минимум дважды с перерывом в месяц-полтора. Перерыв нужен обязательно, поскольку массажные процедуры несут довольно высокую нагрузку для детей до года.
Стандартный алгоритм процедуры массажа при дисплазии тазобедренного сустава представлен в следующей таблице.
|
Положение ребенка |
Действия массажиста |
|
На спине |
Поглаживание, растирание всего тела, от груди до стоп |
|
На животе, ноги разведены и согнуты |
|
|
На спине, ноги в положении отведения |
|
При наличии факторов риска и/или признаков дисплазии тазобедренного сустава проводится УЗИ. Это золотой стандарт диагностики ДТС у малышей первого года жизни. Наши врачи подскажут, в каких клиниках вам будет удобнее сделать исследование, уточнят цену, запишут на прием и помогут расшифровать результаты УЗИ.

Частые вопросы
Первые симптомы патологии возникают чаще всего при снижении физической активности или в период беременности, в возрасте от 25 лет.
Электрофорез с кальцием, фосфором, йодом; озокеритовые обертывания; ультрафиолет (УФО) и прием ванн с теплой водой.
Большинство операций допускается проводиться до 30 лет, пока нет симптомов коксартроза.
Дисплазия тазобедренных суставов у детей поддается лечению без применения ортопедических аппаратов только при незрелости тазобедренного сустава, когда его структура сохранена. В случае диагностированного вывиха или подвывиха носить стремена или шину обязательно.
Заключение эксперта:
Дисплазия тазобедренных суставов у детей – это серьезная проблема, которая может существенно ухудшить качество жизни. Наибольший эффект лечения, приводящий к полному выздоровлению, возможен в раннем возрасте, в первые месяцы жизни. Одним из ключевых условий успешной терапии является грамотная диагностика.