Общая информация
Желчь является важным компонентом в пищеварительной системе — в ее составе есть кислоты, соли, пигменты, а главное — они помогают расщеплять жир на более мелкие фракции. Благодаря желчи улучшается работа кишечника, а сама желчь имеет бактерицидные свойства. Но, однако, когда есть воспалительный процесс, нормальный проток желчи нарушается, что сказывается на всем процессе пищеварения — как следствие появляются разнообразные симптомы.
Статистика
На долю первичного склерозирующего холангита (ПСХ) приходится 6 случаев на 100 000 человек. Манифестирует заболевание чаще всего в 30-летнем возрасте, но случаи патологии встречаются и в детском возрасте. У мужчин заболевание встречается чаще, чем у женщин — доля случаев доходит до 70%, а пик приходится на 40 лет. Смертность при холангите варьируется от 13 до 88% — эти показатели разнятся в разных регионах.
Группы и факторы риска
В группу риска по ПСХ входят мужчины в возрастном диапазоне от 25 до 45 лет, а также лица, у которых диагностирован неспецифический язвенный колит, сахарный диабет и аутоиммунный тиреоидит. Инфекционный или бактериальный холангит развивается при любых инвазивных вмешательствах на желчном пузыре, 12-перстной кишке, поджелудочной железе. К факторам риска относят желчнокаменную болезнь, онкологию, недостаточность сфинктера Одди, панкреатит и многие другие патологии.
Причины
Провоцировать развитие заболевания могут различные бактерии и вирусы. Не исключается возможность появления холангита из-за паразитов — фасциолез, аскаридоз, клонорхоз. Главным условием для развития патологии является застой желчи (вызванный сдавлением желчных протоков) и инфекция.
Риск заболевания увеличивается, если присутствуют следующие болезни:
- энтерит, панкреатит;
- лямблиоз, аскаридоз;
- дискинезия желчевыводящих путей;
- вирусный гепатит.
В некоторых случаях этиологическим фактором могут выступать механические повреждения стенок желчного пузыря, а также возможные травмы.
Виды
По клиническим признакам холангит может быть острым, хроническим и рецидивирующим.
По характеру патологического процесса врачи делят болезнь на:
|
Наименование |
Описание |
|
Гнойный или бактериальный холангит |
Воспалительный процесс развивается из-за накопления гнойной желчи |
|
Склерозирующий |
Может быть первичным и вторичным. Возникает в результате токсических, ишемических повреждений, а также врожденных аномалий |
Как таковой общепринятой классификации холангита нет. Различают первичный склерозирующий холангит мелких и крупных протоков — отсюда разнятся и клинические признаки заболевания.
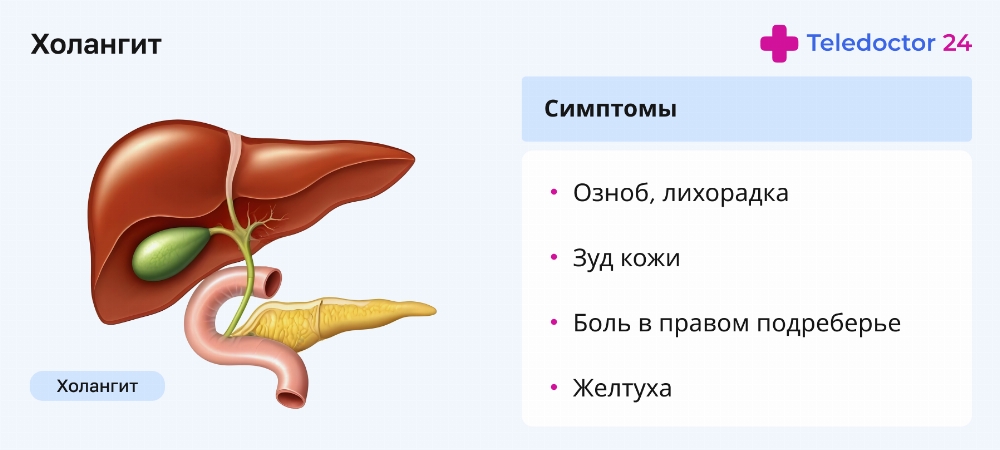
Симптомы
Общими проявлениями болезни являются: желтуха, боль в животе, повышенная температура тела, а также изменение цвета мочи и кала (выделения меняет цвет — моча становится темной, а каловые массы — светлыми). Пищеварение нарушается, печень увеличивается в размерах, появляются симптомы общей интоксикации. Первичный холангит характеризуется общим недомоганием, появлением триады Шарко, когда поднимается температура, появляется боль и желтуха. Аутоиммунный холангит протекает с теми же симптомами, но плюс к этому больной начинает терять массу тела.
Острый
Холангит у взрослых в острой форме начинается резко с подъема температуры до 38 градусов, иногда до 40. Появляется боль с правой стороны в верхней части живота. Больного мучает тошнота, которая сопровождается рвотой. Иные проявления острой формы будут в виде:
- кожного зуда;
- желтухи;
- повышенного давления;
- сухости во рту.
Моча становится темного цвета, а кал — светлого. При тяжелом течении развивается полиорганная недостаточность.
Хронический
Эта форма патологии характеризуется тупыми низкоинтенсивными болями в правом боку. Многие пациенты отмечают, что после приема пищи появляется тошнота, чувство тяжести, ощущение распирания. Человек начинает быстро уставать, повышается температура тела, появляются симптомы общей интоксикации. При длительном течении развивается желтуха с ярко выраженным кожным зудом. Хронический холангит характеризуется ремиссиями и периодами обострения. Иногда симптомы могут исчезать совсем — в целом, клиническая картина стертая.
Гнойный
Возникает из-за накопления гнойной желчи. Если вовремя не провести операцию — возможен летальный исход. Признаки гнойного холангита у взрослых такие же как у острого холангита, только с более быстрым прогрессированием. Для патологии характерна триада Шарко. Осложнениями гнойного течения болезни являются такие симптомы как билиарный сепсис, множественные абсцессы печени, полиорганная недостаточность.
Первичный билиарный холангит
Развивается преимущественно у женщин. Признаки развития холангита — это, в основном, жалобы на сильный кожный зуд и слабость. Иными симптомами обострения холангита могут быть: желтуха, кожный зуд, снижение массы тела. Асцит, энцефалопатия и варикозное расширение вен пищевода считаются проявлением поздних стадий развития болезни.
Многие болезни на начальных этапах не дают четкой симптоматики, но это не значит, что их нет. Поэтому нужно понимать, когда лучше всего проходить обследования и у каких специалистов. Если вы находитесь в группе риска — обязательно посетите врача. Сделать это удобнее всего дистанционно. Наши специалисты готовы выслушать ваши симптомы, составить график обследования, подсказать, к каким врачам обращаться.

Склерозирующая форма
В этом случае поражаются желчные пути, а слизистые атрофируются. При обследовании протоки напоминают бусы. Течение патологии иногда латентное, а иногда — активное, сводится к печеночной недостаточности, может проявляться кожными высыпаниями. Встречается преимущественно у мужчин.
Вторичные склерозирующие изменения встречаются редко. Они развиваются из-за желчных камней или от побочных эффектов от медикаментозной терапии.
Осложнения
Если своевременно не лечить патологию, то появляется риск нежелательных последствий в виде панкреатита, сепсиса, онкологии, диффузного или очагового нефрита и летального исхода. На фоне почечной и печеночной недостаточности появляется уремическая кома. Нередко специалисты регистрируют миокардиодистрофию, застойную сердечную недостаточность. В ряде случаев возможно отмирание тканей и перфорация желчных протоков, а также развитие гепатита, перитонита, билиарного цирроза печени и печеночной недостаточности.
К какому врачу обращаться
При ПСХ печени обращаются к гастроэнтерологу или гепатологу. В некоторых случаях, когда пациент не знает, что именно у него болит, первично он может обратиться к терапевту.
Постановка диагноза
Характерной особенностью холангита, как мы уже сказали, является триада Шико, по которой врачи могут заподозрить патологию.
Для постановки точного диагноза используются инструментальные и лабораторные методы исследования:
- Все анализы и лабораторные методы выявляют наличие холестаза, увеличение билирубина, печеночных показателей. Сдается кал на яйца глист.
- Фракционное дуоденальное зондирование необходимо для выявления возбудителя воспаления.
- Признаки холангита на УЗИ проявляются в виде деформации желчных путей, их расширении, а также патологических изменений в структуре печени.
- Проявления холангита на КТ будут заметны в виде накопления контрастного вещества печенью и утолщения стенок желчных протоков.
- Эндоскопическая ретроградная панкреатохолангиография, МРПХГ, чрескожная чреспеченочная холангиография.
Дифференциальная диагностика проводится с вирусным гепатитом, эмпиемой плевры, некалькулезным холециститом, правосторонней пневмонией, желчекаменной болезнью.
Лечение
Терапия основывается на устранении возбудителей патологии при помощи противопаразитарных и антибактериальных средств. Обострение холангита требует незамедлительного врачебного вмешательства. Лечение хронического холангита направлено на усиление оттока желчи — для этого применяются медикаменты согласно схеме лечения, а также диетотерапия (рекомендуется стол №5 или 5-А по Певзнеру). Стероидные гормоны показаны в том случае, если затронута печень.
При лечении используются:
- дезинтоксикация — проводится при помощи инфузионной терапии;
- снижение давления внутри желчных протоков — терапевтические способы эффективны при обструкции протоков;
- введение эндопротеза в общий желчный проток — такое действие необходимо при новообразованиях и рубцовых стрикулах.
В период покоя пациент направляется на физиопроцедуры. Для нормализации оттока желчи показан голод — на острой фазе течения холангита необходимо выдержать голод 2 дня. После выхода из голодных дней разрешается теплое питье, а позже прием пищи разделяют на 6 частей, при этом порции должны быть маленькими. Обязательно исключается вредная еда, жирное, жареное, острое, пряное.
Лечить холангит хирургическим путем необходимо в том случае, когда медикаментозная терапия не может дать нужного эффекта, а холангит привел к тяжелым осложнениям или стал угрозой появления таковых. Хирурги отдают предпочтение малотравматичным видам операций с использованием эндоскопического оборудования.
Если вас интересует более подробная информация по терапии холангита — запишитесь на онлайн-консультацию. Наши врачи дистанционно подберут аналоги препаратов, объяснят выбранную специалистами схему лечения, подробно расскажут о принципах действия назначенных препаратов.

Частые вопросы
При этой патологии возможен прием антибиотиков, спазмолитиков, желчегонных препаратов. Также обязательно нужно соблюдать диету.
Это первичный склерозирующий холангит, который протекает в хронической форме и затрагивает внепеченочные и внутрипеченочные билиарные ходы.
Пациенты направляются на лечение в больницу при бактериальном и стенозирующем холангите. А также в тех случаях, когда есть необходимость постановки диагноза, проведения обследований и профилактики осложнений.
Заключение эксперта
Неспецифические воспалительные процессы в желчных путях хронической или острой формы получили название холангита (код по МКБ-10 К83.0). Патология сопровождается триадой Шарко и диспепсией. Чаще всего заболевание регистрируется у женщин от 50 до 60 лет, а у мужчин в возрасте от 24 до 45 лет. В практике врачей холангит нередко протекает с гастродуоденитом, гепатитом, холециститом и панкреатитом. В лечении используются антибиотики, физиопроцедуры и ферменты. При необходимости и по показаниям применяется хирургическое вмешательство.