Общая информация
Пролежни являются омертвением тканей, сочетающиеся с нарушением кровообращения, иннервации определенного участка тела вследствии длительного давления. Появляются у пациентов, прикованных к постели, у больных с переломами из-за тугой гипсовой повязки, у людей с зубными протезами в случаях неправильной подгонки. Появление пролежней зависит от степени тяжести заболевания и ухода за пациентом.
Разновидности
По глубине поражения пролежни могут быть глубокими, сопровождающиеся поражением глубоколежащих тканей и поверхностными, вызванными локальным воздействием на кожные покровы. В гнойной хирургии используется классификация по степеням тяжести, их выделяют 4:
|
Наименование |
Описание |
|
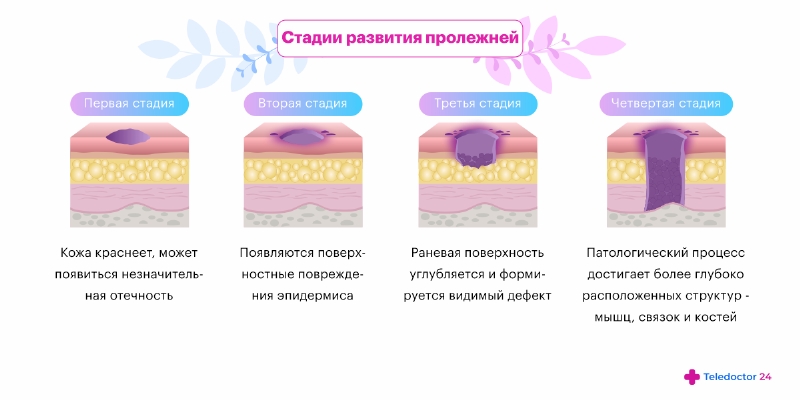
Начальная стадия или 1 степень |
При первой степени кожные покровы целые, появляется гиперемия, посинение, иногда появляется болезненность |
|
2 степень |
Появляется рана, часть дермы и эпидермиса повреждены. Пролежень представляет собой пузырь с розовой жидкостью |
|
3 степень |
Характеризуется некротическим процессом, затрагивающим всю глубину дермы с вовлечением в патологический процесс подкожно-жировой клетчатки |
|
4 степень |
Пролежень глубокий, обширный, некротический процесс затрагивает мышцы, сухожилия, кости |
С учетом размера поражения пролежни бывают небольшими — диаметр не превышает 5 сантиметров, средними — до 10 сантиметров и большими — площадь поражения свыше 15 сантиметров.
Отдельно выделяют свищевую форму, при которой в пораженных тканях образуется полость, сообщающаяся с наружной средой через канал. При этой форме нередко наблюдается остеомиелит. У патологии наблюдается пять последовательных этапов развития: поверхностный, глубокий с поражением мышц, глубокий с боковыми карманами, остеомиелит, пролежень рубцовой ткани.
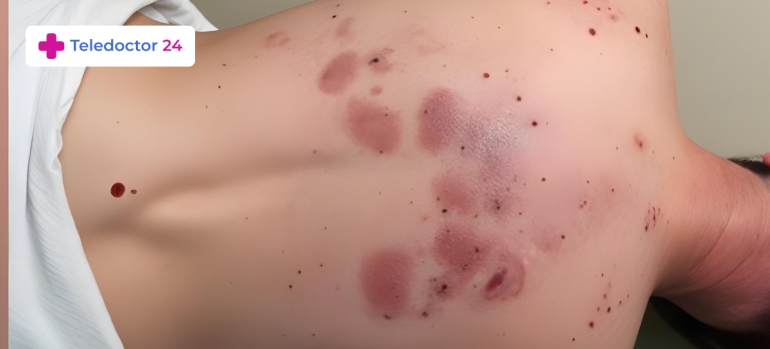
У лежачих пациентов пролежни образуются на лопатках, на затылке, ступнях, локтях, крестце, бедрах, коленях, лодыжках. Все зависит от положения тела больного, что приводит к образованию пролежней в нетипичных местах — ушной раковине, между ягодицами, в паху.
Причины
Появляются пролежни в результате сдавления тканей между двумя точками. Чаще всего ими выступают костные выступы и либо инвалидное кресло, либо поверхность кровати. Основная причина развития пролежней — ограниченная подвижность больного. К ним относят:
- кому;
- паралич;
- болезни спинного мозга;
- онкологию;
- длительное пребывание в реанимации;
- долгий реабилитационный период.
Факторами риска выступают плохой уход за пациентом, неправильное использование противопролежневых подушек, матрасов, нарушения в работе нервной системы.
Симптомы
Признаки появления пролежней чаще всего заметны на крестце, затылке, пятках, лопатках. В самом начале появляются покраснение кожных покровов, при пальпации возникают неприятные ощущения. Затем очаг приобретает синий оттенок, формируются пузыри. При их вскрытии образуются раны, которые со временем становятся глубокими, напоминают кратер, появляется гной. На дне раны образуются желтые участки некроза, которые затем становятся черными. В некоторых случаях через кратер можно увидеть сухожилия, кости. Симптоматика развивается постепенно и зависит от состояния больного, качества ухода, основного заболевания.
Запишитесь на онлайн-консультацию, если у вашего родственника начали появляться пролежни, вы не знаете, как правильно ухаживать за ним. Дистанционно наши врачи проконсультируют вас по всем вопросам, объяснят правила гигиены лежачих больных, будут на связи в любое время суток.

Какой врач лечит пролежни
Если раневая поверхность глубокая — следует обратиться к хирургам. Незаживающие раны обследует и лечит дерматолог или стационарный врач. В некоторых случаях может потребоваться консультация невролога, кардиолога, травматолога.
Постановка диагноза
Диагностика пролежней не вызывает затруднения из-за типичной клинической картины. Врачи оценивают факторы риска развития пролежней, места возможного образования. Специальные диагностические мероприятия не проводятся. При нагноении ран может быть произведен забор материалов для выявления возбудителя, дальнейшего анализа на его устойчивость к антибиотикам. Дифференциальная диагностика проводится с раком кожи при помощи биопсии.
выбран не существующий Элемент 52925
Осложнения
Пролежни без лечения осложняются сепсисом, флегмоной, абсцессом, гнойным тендовагинитом, артритом, остеомиелитом. Сепсис становится причиной полиорганной недостаточности, летального исхода. В некоторых случаях осложнения пролежней представлены раневым миазом. Это связано с попаданием в раневую поверхность личинок насекомых. с последующим их размножением. В случаях расплавления сосудистых стенок появляется арозивное кровотечение.
Если вы столкнулись с последствиями пролежней, сомневаетесь в назначенных препаратах, получите онлайн-консультацию у наших специалистов. Дистанционно они будут на связи 24/7, оперативно дадут развернутую консультацию по уходу за лежачим больным, подберут аналоги препаратов.

Лечение
Основной тактикой терапии является восстановление кровотока в области пролежней. Проводятся мероприятия, которые способствуют отторжению некротической ткани, быстрой регенерации. Удаляют участки отмершей ткани, промывают раны, используются ранозаживляющие, обезболивающие средства. Раневая поверхность после зачищения от некротических тканей перевязывается с использованием альгинатов, накладываются повязки с ранозаживляющими средствами. При наслоении вторичной бактериальной инфекции используются антибиотики, антисептики. Если после заживления образовался большой рубец, проводится пластика.
Профилактика
Кожа лежачих больных со временем становится тонкой, уязвимой. Поэтому уход за такими пациентами должен быть аккуратным и тщательным. Избежать появления пролежней помогут следующие действия:
- Каждые два часа менять положение тела пациента.
- Использование специальных инструментов для больных — противопролежневых матрасов, подушек.
- Обтирание водой с мылом два раза в день возможных мест образования пролежней.
- Растирание массажными движениями зон риска.
- Осуществление правильного питания, соблюдение питьевого режима.
Приподнимать больного следует при помощи простыни. Самостоятельно использовать препараты, очищать раны запрещается.
Частые вопросы
В первом случае только врач решает снимать гипс или нет и дает рекомендации по лечению. Во втором случае — все зависит от стадии пролежней.
Это старческий возраст, тяжелое состояние организма, анемия, болевой синдром, пониженное АД, сахарный диабет и многие другие.
Его подкладывают под участок кожи, подвергающийся постоянному давлению. Это помогает предотвратить образование пролежней.
Заключение эксперта
Появляются пролежни в результате давления на определенные участки кожи у лежачих больных. Существуют типичные и нетипичные места локализации патологии, которые зависят от положения тела пациента, гигиенических процедур. Визуально пролежни проявляются как покраснение кожи, посинение, образование ран, кратеров, нагноения, некроза. Лечение зависит от стадии патологического процесса, специфических мер диагностики не проводится.