Что такое краснуха?
Долгое время заболеванию не уделялось достаточно внимания. Красную сыпь на лице и теле, которая проявляется при этой болезни, не считали самостоятельным заболеванием. Лишь в 1740 году германский врач Фридрих Хофман описал краснуху и выделил ее признаки.
Чтобы стать самостоятельным заболеванием,ей понадобилось еще 140 лет — лишь в 1881 году краснуху выделили в отдельную группу и описали ее симптомы. Определить этиологию болезни смогли определить еще через 50 лет — в 1938 году японские ученые доказали вирусную природу болезни, заразив ей волонтеров.
А еще через 3 года в 1941 году врачи доказали, что эта болезнь вызывает аномалии развития плода, если краснухой болеет будущая мама. Классические синдромы — потеря слуха, пороки сердца и катаракта — назвали синдромом врожденной краснухи.
Возбудителя смогли выделить лишь в 1961 году. Его назвали Rubella virus (рубелла вирус) по латинскому названию болезни (Rubella), которую он вызывает. Долгое время его выделяли в отдельное моновидовое семейство Matonaviridae (Матиновиридае). Однако в 2020 году схожие вирусы нашли и у животных.
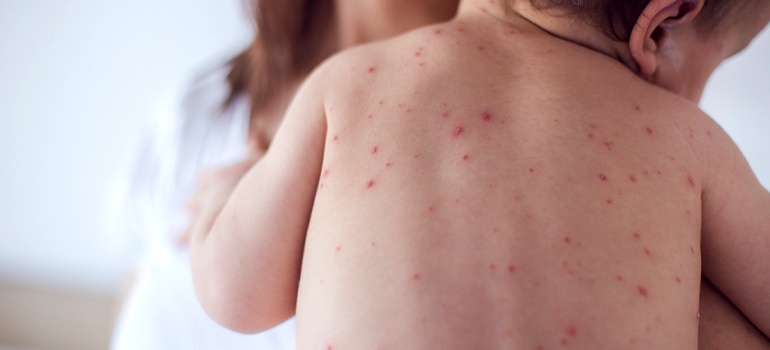
Попадая в организм, вирус вызывает острое заболевание и поражает эпителий верхних дыхательных путей. Он проявляется в виде воспалительных заболеваний глотки, увеличение лимфоузлов, повышение температуры и появление по всему телу мелкой красной сыпи. У детей протекает гораздо легче, чем у взрослых.
Вирус краснухи высоко контагиозен. По некоторым данным, при контакте с больным заражается от 40 до 90% человек. Заразность начинается за 7 дней до появления первых симптомов и сохраняется на протяжении 6 дней после их проявления. Инкубационный период краснухи — от 14 до 21 дня. Чаще всего болезнь развивается на 16–18 день после заражения.

Причины краснухи и группы риска
Эпидемиология и пути передачи заболевания хорошо изучены. Источник заражения — всегда другой человек. Заболевание передается воздушно-капельным путем или, в случае заражения ребенка от мамы, внутриутробно. Вирус легко проходим плацентарный барьер и обладает тератогенным эффектом (вызывает пороки развития у плода).
Чаще всего болезнь переносится в детском возрасте. После нее формируется пожизненный стойкий иммунитет даже в тех случаях, когда болезнь протекает в стертой форме. Однако, если человек не вакцинирован и не болел в детстве, может развиться краснуха у взрослых, симптомы которой будут более яркими, а течение более тяжелым.
Патогенез краснухи тоже изучен хорошо. Вирус имеет сродство к эпителиальным клеткам, поэтому проникает в организм через них. Затем он поражает лимфоузлы, где беспрепятственно размножается и накапливается. После этого вирус попадает в кровяное русло и поражает также клетки кожи, вызывая характерную сыпь.
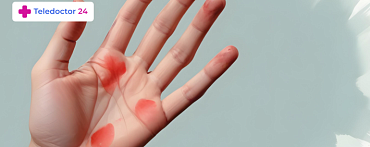
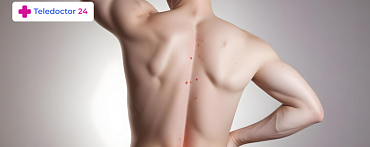
Локализация сыпи при краснухе достаточно широкая. Поражаются любые участки кожи. Также из-за эпителоитропности вируса Рубелла могут поражаться и клетки крови, например, тромбоциты. Во время беременности он поражает эпителиальные клетки хориона и кровеносные сосуды плаценты. Это приводит к затяжной гипоксии и хромосомным нарушениям.
Из-за высокой заразности нет специфических групп риска для этого заболевания. Заболеть ей может любой из тех, кто еще не переносил это заболевание и или не вакцинировался. Особенно опасна краснуха для беременных (из-за риска самопроизвольного прерывания беременности и развития осложнений у плода) и у взрослых (из-за тяжелого течения).
Из-за того, что болезнь может протекать в стертой форме без ярко выраженной характерной сыпи, многие не знаю, болели они или нет. Если вы сомневаетесь в том, перенесли ли вы краснуху в детстве или нет, проконсультируйтесь с нашим врачом по телефону о возможности вакцинации во взрослом возрасте.

Основные виды краснухи
Классификация краснухи проводится по нескольким параметрам — выраженности клинических симптомов, тяжести течения, способе заражения:
По способу заражения
Делят на врожденную и приобретенную. Первая краснуха развивается у грудничка, а ее симптомы отличаются от классического течения. Ее выявляют по осложнениям, которое вызывает заболевание. Вторая возникает при заражении от другого человека.
По тяжести течения
Выделяют легкую, среднюю и тяжелую формы. Первая протекает практически бессимптомно, не причиняет неудобств больному и редко становится причиной осложнений. При средней и тяжело симптом более явные, могут возникать осложнения и требоваться госпитализация.
По клинической форме
Выделяют типичную (с характерным течением и классическими симптомами), атипичная (есть все симптомы, кроме сыпи) и бессимптомную (никаких симптомов не регистрируется, заболевание выявляется по анализу крови и наличию антител).
В Международной классификации болезней (МКБ-10) краснуха имеет код B.06 и классифицируется по наличию осложнений. По этому критерию краснуха может протекать без осложнений, с осложнениями со стороны нервной системы или других органов.
Симптомы и признаки краснухи
Краснуха у детей и взрослых проявляются схожими симптомами. Но у взрослых течение, как правило, более тяжелое. Оно обусловлено тем, что иммунитет взрослого человека не так подвижен и более остро реагирует на вирусы. Из-за этого в старшем возрасте болезнь может развиваться дольше, а первые симптомы появляться и на 24 день после заражения. Обычно болезнь развивается на 16 день после инфицирования.
Начало заболевания протекает по сценарию стандартной респираторной инфекции — поднимается температура, появляется озноб, общая слабость, боли в мышцах и суставах, а также снижение аппетита. У детей эти симптомы могут отсутствовать.
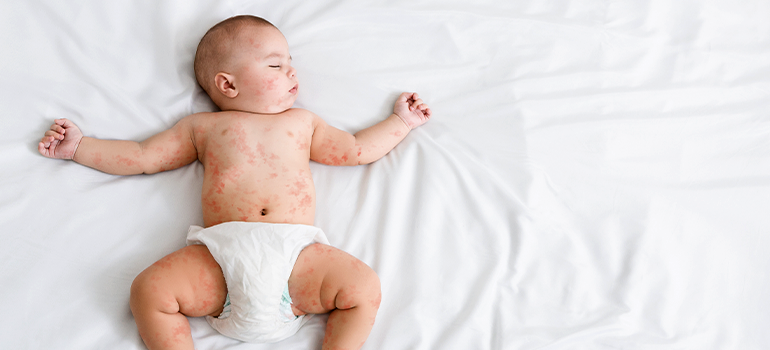
В среднем на вторые сутки после появления первых симптомов по всему телу начинает появляться мелкая сыпь. Она образует пятна до 10 миллиметров в диаметре. Иногда сыпь локализуется в области лица и имеет характерный рисунок в виде бабочки. Цвет кожи вокруг сыпи не меняется. Сама же она имеет ярко-красный характер.
Интенсивность окрашивания сыпи может быть настолько яркой, что кожа больного похожа на ожог от горячей воды. Высыпания не вызывают зуд и не доставляют практически никакого неудобства.
В среднем через 4 дня после их появления они начинают бесследно исчезать. Ни шелушения кожи, ни образования язв на ней не происходит.
Также к основным признакам могут добавляться першение в горле, боль при глотании и другие признаки фарингита. Кроме того, на слизистой оболочке рта могут образовываться небольшие язвочки, которые имеют характерные внешний вид и называются пятна Форхгеймера.
При краснухе могут также наблюдаться множественные воспаления лимфатических узлов, увеличение селезенки и печени. Иногда развивается конъюнктивит, покраснение склер и светобоязнь.
Выраженность симптомов зависит от возраста и состояния здоровья пациента. У детей, как правило, болезнь протекает в легкой или стертой форме с незначительным повышением температуры. У взрослых из-за особенностей иммунного ответа болезнь протекает средне или тяжело и часто возникают осложнения.
При атипичном и бессимптомном течении краснухи ее легко перепутать с другими заболеваниями. Если не уверены, болели ли вы краснухой, сдайте анализ на антитела к Rubella virus или запишитесь на вакцинацию. Подсказать, где это можно сделать, могут наши врачи по телефону.

Диагностика краснухи и ее отличие от кори.
Второе название заболевания — коревая краснуха. Это связано с тем, что высыпание на коже и у одного, и у другого заболевания выглядит практически. Другие признаки (температура, слабость, поражения рото- и носоглотки) краснухи и кори также очень близки. Поэтому часто возникает вопрос, как распознать краснуху и отличить ее от коревой инфекции?
Для опытного врача сделать это не составляет труда: при краснушной инфекции высыпания не имеют четкой локализации и проявляются на любых участках кожи. При кори же сыпь появляется постепенно, а пятна имеют свойство сливаться и приобретать яркий цвет.
Диагностикой и лечением краснухи, как правило, занимается педиатр (у детей) или терапевт (у взрослых). В редких случаях при тяжелом или атипичном течении на фоне иммунодефицитов больного направляют на консультацию к врачу-инфекционисту.
Диагностика, как правило, проводится на основании внешних симптомов и не требует дополнительных исследований. В случае, если не получается дифференцировать заболевание, могут назначать ПЦР-диагностика или иммуноферментное исследование на наличие антител к вирусу.
Другие анализы или исследования назначаются только в тех случаях, если заболевание приводит к осложнениям или протекает в тяжелой форме. Чаще всего назначают общий анализ крови и общий анализ мочи. Инструментальные исследования проводятся только при подозрении на осложнения.
Бывают случаи, когда на начальной стадии краснуху можно спутать с другими заболеваниями - например, ветрянкой.
Последствия и осложнения краснухи
При легком течении и заболевании в детском возрасте последствия краснухи развиваются редко. Однако при тяжелом течении, внутриутробном заражении и перенесении болезни во взрослом возрасте могут развиваться самые разные осложнения.
Основные из них:
|
Осложнение |
Описание |
|
Болезнь Вергольфа или тромбоцитопеническая пурпура |
Характеризуется появлением локальных подкожных кровоизлияний, кровоточивостью десен и наличие крови в моче. |
|
Артропатия |
Проявляется как локальные воспаления суставов ( их болезненность и припухлость), которое проходит после исчезновения сыпи. |
|
Энцефалит и менингит |
Могут развиваться на пятые сутки после появления сыпи. Развиваются по классическому сценарию этих болезней. |
У взрослых краснуха проявляется как более тяжелым течением, так и более частым развитием осложнений и последствий. Помимо стандартных, также могут развиваться частые ангины, другие заболевания носо- и ротоглотки, нарушения свертывания , крови, бронхиты и пневмонии.
Существует мнение, что перенесенная в детстве краснуха может стать причиной развития бесплодия во взрослом возрасте. Однако никаких статистически достоверных данных такой корреляции не обнаружено.
Самые тяжелые последствия краснуха вызывает при внутриутробном течении. Из-за поражений хориона и развития внутриутробной гипоксии могут пострадать все органы, среди которых центральная нервная система (различные энцефалопатии, врожденный менингит), костная ткань, органы слуха и зрения, сердечно-сосудистая система.
Если будущая мама переносит краснуху на ранних сроках беременности (до 12 недель), велика вероятность замирания беременности, ее самопроизвольного прерывания и развития тяжелых патологий у плода. Чтобы минимизировать риски, получите дистанционную консультацию у наших гинекологов.


Какое лечение краснухи существует?
При легком и бессимптомном течении лечить краснуху не нужно. Врач назначает мероприятия, которые помогут поддержать организм и снизить выраженность симптомов. Они заключаются в приеме жаропонижающих лекарств, обильном питье, легкой диете и исключении из рациона провоцирующих продуктов (острое, соленое и так далее).
Лечение требуется при тяжелых формах заболевания и наличии осложнений. В этом случае может понадобиться внутривенное вливание питательных растворов и составов для поддержания уровня электролитов в крови. Также назначают обработку сыпи и язв во рту и глотке.
В некоторых случаях, особенно тех, при которых краснуха осложняется вторичными инфекциями, может рекомендоваться лечение глюкокортикостероидами и антибиотиками. В этом случае больного обязательно помещают в инфекционное отделение. Для госпитализации выделяют отдельный бокс.
При условии, что в квартире или доме пациента можно осуществить изоляцию больного краснухой, при легком и среднем течении госпитализация не требуется, если же изолировать не получается, для предупреждения развития эпидемии больного также помещают в отдельный бокс.
Если больной чувствует себя хорошо, никаких дополнительных ограничений не требуется. Он может выполнять утреннюю зарядку и принимать душ. Единственное, что высыпания необходимо промакивать, а не вытирать.
При наличии других симптомов (конъюнктивита, артропатии и так далее) врач может назначить лекарства для лечения этих проявлений. Заниматься самолечением или использовать средства народной медицины не стоит, так как это может привести к непредсказуемым последствиям.
Диспансерное наблюдение требуется только в том случае, если заболевание имело осложнения. В остальных случаях контроль со стороны врача не требуется. Специализированных мероприятий для восстановления после болезни также не нужно.
Профилактика краснухи
Единственная специфическая профилактика краснухи — это своевременная вакцинация. Согласно Национальному календарю прививок, дети первый раз прививают в 12 месяцев. Ревакцинация проводится в 6 лет. Если ребенок по каким-то причинам не был привит до этого возраста, его однократно прививают в возрасте от 6 до 18 лет. В более старшем возрасте вакцинируют дважды.
Женщинам, которые не знают, переболели ли они краснухой или нет, и которые не иммунизировали в детском возрасте вакцинацию от краснухи назначают. Ее проводят дважды не менее, чем за месяц до начала планирования беременности. Прививать беременных категорически запрещено.
Если беременная женщина не болела и не привита, ей рекомендуется избегать больших скоплений людей.
Также вакцинацию откладывают в случае тяжелых аллергических реакций на компоненты вакцины, при острых и обострении хронических заболеваний, а также при иммунодефицитных состояниях и впервые диагностированных онкозаболеваниях. Введение вакцины редко приводит к осложнениям и нежелательным реакциям.
При диагностированном заболевании профилактические меры направлены на то, чтобы снизить вероятность развития осложнений, а также на предотвращение развитие эпидемии краснухи. Других специфических мероприятий не проводится.
При подозрении на краснуху и невозможности проконсультироваться с доктором очно, возможна и онлайн-консультация с обязательным последующим контролем со стороны лечащего врача. Наши доктора ответят на все ваши вопросы в любое время дня и ночи.

Частые вопросы
Краснуха проявляется в виде характерной сыпи и общих симптомов инфекции — повышенной температуры, слабости, отсутствии аппетита. Специфического лечения краснухи не существует. Лечение исключительно симптоматическое.
Краснуха начинается так же, как и другие респираторные заболевания. Через 2 дня после повышения температуры на теле больного появляется характерная сыпь. Также к основным симптомам может добавляться боль в горле и артропатия.
Заболеть краснухой могут и мальчики, и девочки, и дети, и взрослые. Вирус краснухи очень контагиозен и вызывает заражение в 70% случаев. Разницы в течение болезни у мальчиков и девочек не обнаружено.